![]()
白内障
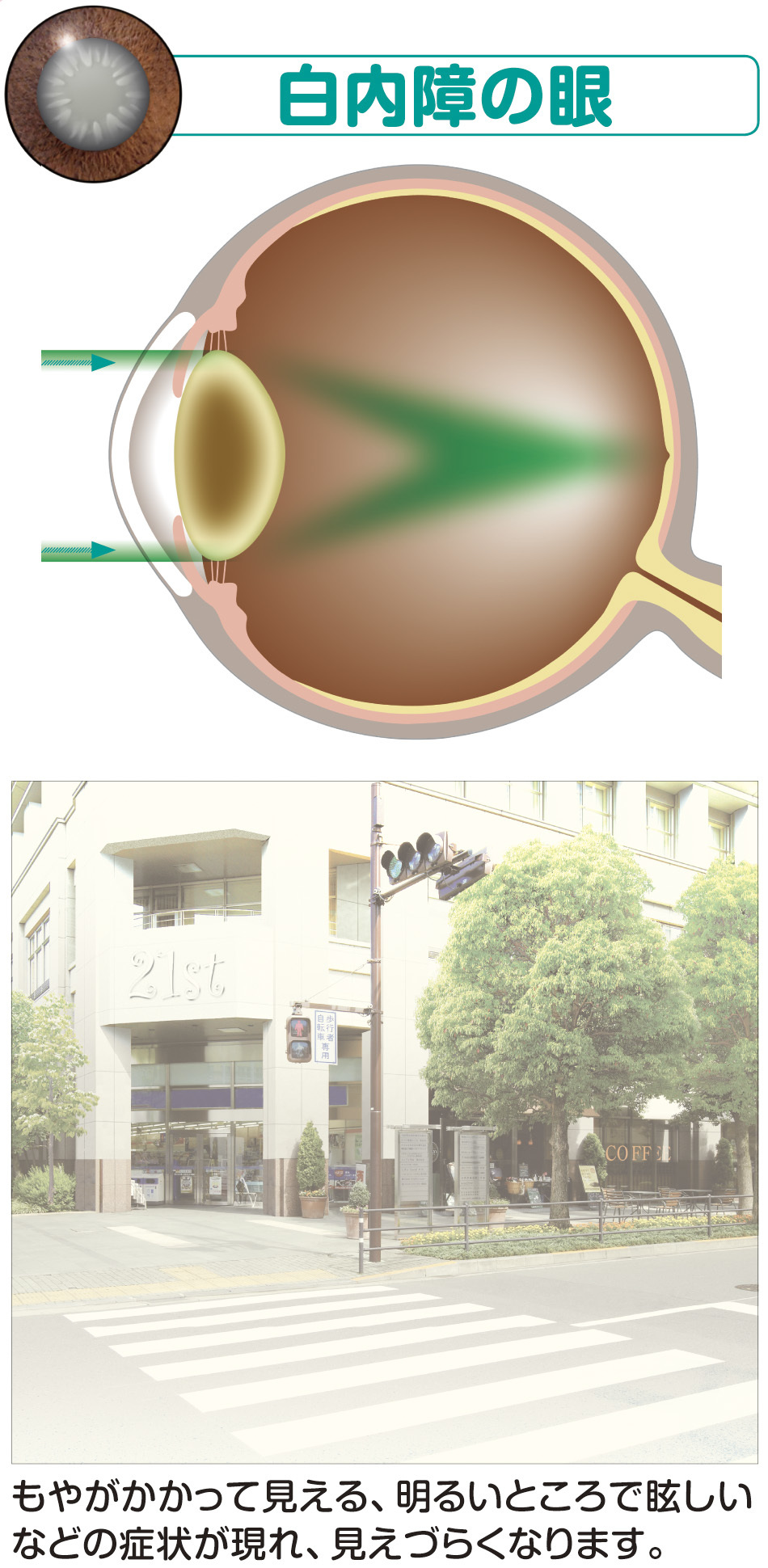
眼球はカメラと似た構造をしています。眼球の内部には水晶体というレンズがあり、水晶体を通過した光が網膜上に像を結ぶことで物が見えます。白内障は水晶体が混濁するために視力の低下、霧視(目のかすみ)、羞明(まぶしい)などの症状が生じる病気です。原因は加齢、外傷、ステロイド等の薬物、糖尿病、アトピーなどいろいろありますが、大部分は加齢によるものです。程度の個人差はありますが、70才以上の方であればほぼ全員に白内障が生じています。白内障が進行すると、視力低下、霧視、羞明などの自覚症状が強くなり、放置すれば失明することもあります。
図1.白内障の目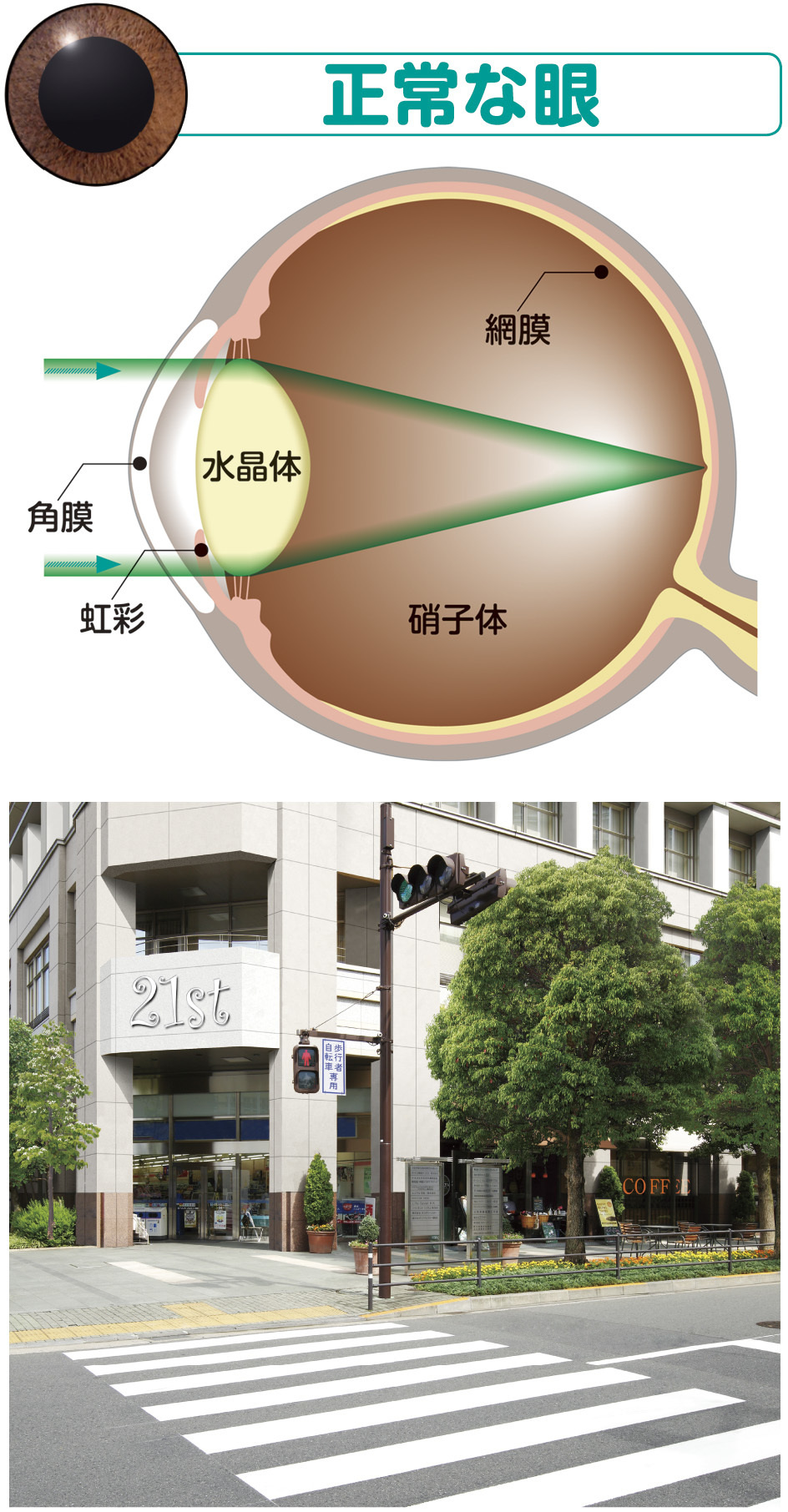
白内障の治療
治療方法は点眼治療(めぐすり)と手術があります。
1)点眼治療(めぐすり)
白内障の進行スピードを遅くする治療です。自覚症状が軽度の方や、できれば手術は避けたいと考えている方にお勧めします。点眼薬には水晶体の混濁を減らす効果はないので、点眼治療を行っても症状は改善しませんし、少しずつ白内障は進行します。
2)手術
白内障の症状を改善できる治療方法は手術だけです。白内障による症状が強くなり日常生活に不具合が生じている患者様には手術をお勧めします。手術では混濁した水晶体を専用の器械で細かく砕きながら吸引除去し、人工水晶体(眼内レンズ)を挿入します。言い換えれば、カメラのレンズを交換する手術です。白内障以外に物の見え方に影響する病気がなければ、手術後はよく見えるようになります。
当院では日帰り白内障手術を行っています。手術は局部麻酔(目の周りだけの麻酔)下で10~15分程度で済みます。入院手術が必要な患者様や、全身麻酔が必要な患者様については、連携する医療機関へ紹介いたします。
図2.白内障手術イラスト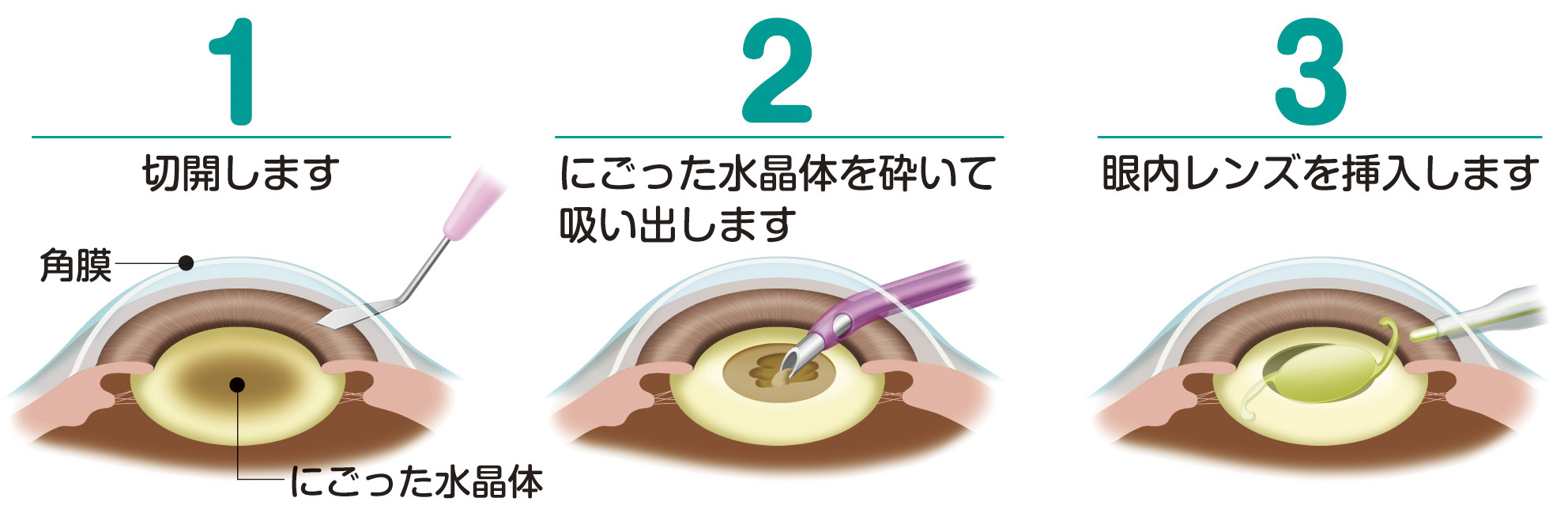
図3.手術前後の写真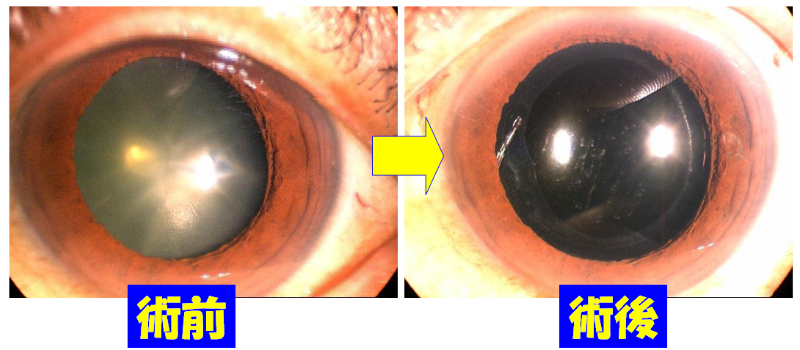
白内障手術後の経過
1)点眼治療、眼鏡合わせ
白内障手術を受けた後は、術後の点眼治療を続けながら定期診察を行います。点眼治療は、手術後約3か月間必要です。手術前に使っていた眼鏡が合わなくなった場合には、手術後1か月くらいで眼鏡を合わせます。
2)後発白内障
白内障手術で視力が回復した後でも、術後数か月~数年で眼内レンズの周囲に混濁が生じて徐々に目がかすんで見えにくくなる場合があります。この現象を後発白内障といいます。ほとんどの場合、レーザー治療により視機能が回復します。
図4.後発白内障の写真
緑内障
緑内障は眼圧(眼球の内圧)の影響で視神経が傷んで視野が狭くなってくる病気で、日本人の失明原因の第1位です。40歳以上の日本人の緑内障有病率は約5%(20人に1人)と考えられています。一旦狭くなった視野は元に戻らないので、早期発見、早期治療、そして継続的な検診がとても大切です。
緑内障の診断方法
緑内障を発見するために必要な検査は、眼圧検査、眼底検査、視野検査です。
1)眼圧
いわゆる眼圧の正常値は10~21㎜Hgです。眼圧が高いほど緑内障を発症するリスクは高くなり、緑内障治療は眼圧を下げることが目的なので、眼圧測定は必須です。一方で、眼圧が正常範囲内でも緑内障になる可能性があります。日本人の緑内障患者の6~7割を正常眼圧緑内障が占めており、眼圧検査だけでは緑内障を見逃す可能性があります。
2)眼底検査
緑内障では視野障害に先行して視神経が傷んできます。正常な視神経には約120万本の神経線維が詰まっていますが、神経線維が半分以上消失しないと視野障害が出現しないため、眼底検査で視神経乳頭の状態をチェックすることが緑内障早期発見には不可欠です。また、眼底カメラや光干渉断層撮影(OCT)により視神経乳頭や網膜の形態を記録することで、緑内障診断や治療効果の客観的評価ができます。
図5.視神経乳頭のイラスト・写真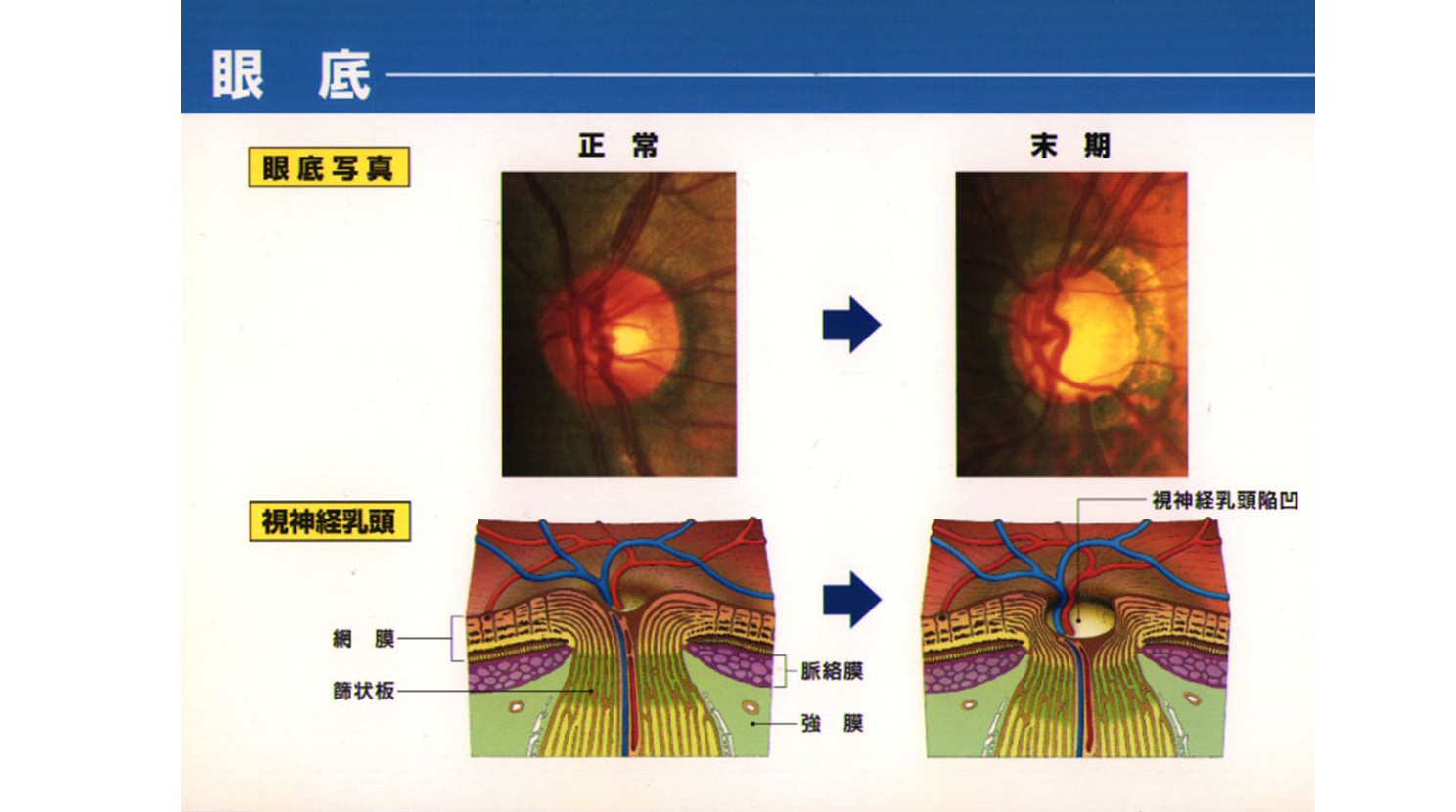
3)視野検査
視野検査は緑内障の重症度や、進行スピードの評価を行うために大切な検査です。緑内障では視野の中に見えない部分が生じてきます(視野異常)。実際に視野欠損が生じていても、かなり重症化(視野が非常に狭くなった状態)しないと視野異常を自覚できません。
前述したように、視神経障害が進行しないと視野異常は出現しないので、眼圧検査や眼底検査で緑内障が疑われる場合は視野検査を行います。片眼の検査が10分程度で、集中力が必要な検査です。定期的に視野検査を行い長期的データ蓄積することがとても大切で、緑内障進行スピードの判定や治療効果の評価に役立ちます。
図6.緑内障視野障害の進行
緑内障の治療
緑内障の治療目標は眼圧を下げて病気の進行を抑えることです。緑内障の進行抑制効果が立証されているのは眼圧下降だけです。眼圧下降の手段として、薬物治療、レーザー治療、手術があり、緑内障の病型や進行度などによって治療方法を選択します。
1)薬物治療
緑内障の多くは点眼治療から開始します。点眼薬にはプロスタグランジン系、β遮断薬、炭酸脱水酵素阻害薬などがあります。眼圧下降効果が十分でない場合は、点眼薬の種類の変更や追加、あるいはその他の治療方法(レーザー治療、手術)を検討します。
2)レーザー治療
閉塞隅角緑内障や色素性緑内障など、一部の緑内障の病型に対して行うことがあります。
3)手術
緑内障手術の術式には、線維柱帯切開術(トラベクロトミー)や線維柱帯切除術(トラベクレクトミー)があります。手術の眼圧下降効果は長期間維持できない場合もあります。
緑内障の治療で大切なことは継続性です。緑内障治療の目標は、長期的に眼圧をコントロールして病気の進行を抑える(=失明を回避する)ことです。治療を中断すると、眼圧コントロールが悪化して、知らぬ間に視野障害が進行してしまう可能性があります。また、いま行っている治療の効果判定も難しくなります。定期的な検査・診察を受けながら適切な治療を続けることが、緑内障の進行を防ぐためにとても大切です。











 2015年9月5日
2015年9月5日